2020(令和2)年度 活動の紹介
1. 診療体制
●診療方針
放射線治療の適応は各科とのカンファレンスで決定しています。治療の基本はガイドラインや標準治療に則って施行していますが、根治治療や対症治療を問わず、高精度であると同時に、患者の負担ができるだけ少ない治療をすることを目指しています。原疾患が同じでも患者の状態により治療方法を変える必要があるのが現実であり、特に超高齢化社会を迎えた現状では、個々の患者に合わせた治療を心がけています。
外来を中心に診療を行っており、強度変調放射線 治 療(IMRT)を は じ め、 定 位 放 射 線 治 療(SRT・SBRT)、画像誘導放射線治療(IGRT)、画像誘導密封小線源治療(IGBT)など、高精度放射線治療を実践しています。放射線腫瘍医のマンパワーが十分でないため、放射線治療科では入院診療を行っておりませんが、入院診療が必要な場合は当該科に入院したうえで放射線治療を行っています。放射線治療を軸に、各科と連携してがん患者の治療とケアを総合的に行っています。
●医療設備
・ 高エネルギー放射線治療装置 2台(Varian 社製 Clinac 21EX、BrainLab 社製 NovalisTx)
・ 密封小線源治療装置(Bebig 社製 MultiSource) 1台
・ 治療計画 CT(GE 社製 LightSpeed) 1台
・ 外部照射用治療計画装置(Varian 社製 Eclipse 3台、BrainLab 社製 iPlan 5台)
・ 小線源治療用治療計画装置(Bebig 社製 SagiPlan)1台
・ 呼吸同期解析ワークステーション 1台
2. 診療実績
●症例数・検査数・治療
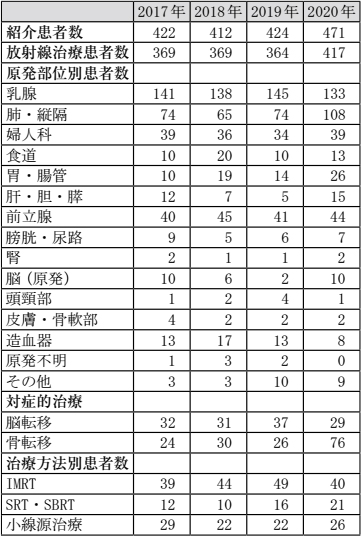
令和 2(2020)年の放射線治療依頼数は 471 例、うち実際に放射線治療を施行した症例は 417 例でした。コロナ禍による受診控えが懸念されましたが、前年以上の患者数でした。感染症対策を徹底し、感染による放射線治療の中断・中止は一例もありませんでした。治療の依頼元は、約 85% が院内から、残りの約 15% が院外からの紹介でした。院外紹介数は例年と同程度でしたが、院内紹介数が増加しました。高精度放射線治療として施行している強度変調放射線治療(IMRT)は40例に、定位放射線治療(SRT・SBRT)を 21 例でした。IMRT は例年通りでしたが、定位放射線治療が増加しました。定位放射線治療はこれまで少数脳転移や肺癌(原発性/転移性)に行っていましたが、今年から原発性肝癌に対しても開始しました。IMRT・SRT・SBRT は正常組織・臓器の線量を抑えつつ、病巣部に線量を集中させる技術であり、今後も積極的に適応していく方針です。また婦人科腫瘍に対する密封小線源治療の症例数も安定しており、小線源治療が可能な施設(県内 3 施設のみ)のひとつとして,その役割が果たせていると思います。CT・MRI などの 3 次元画像を用いて治療計画を行う画像誘導密封小線源治療(IGBT)に加え、通常の腔内照射では腫瘍全体に十分な線量を投与できない症例には、組織内照射併用腔内照射(IC/IS BT)を施行しています。
3. 臨床研究のテーマ
がんの放射線治療においては、いかに放射線治療の効果を高めるかが命題です。空間的線量分布の改善においては強度変調放射線治療(IMRT)や定位放射線治療(SRT・SBRT)での治療症例数を蓄積し、治療成績を向上させ、有害事象を少なくするための最適な線量分布を模索していきます。同様に時間的線量分布の改善においては、高精度治療において 1 回線量の増加、治療期間の短縮が可能かどうか検証する予定です。小線源治療においては画像誘導小線源治療(IGBT)や組織内照射併用腔内照射(IC/IS BT)を実践すべく、治療計画 CT と MRI 画像の融合を行い、より詳細なターゲットの描出を実践しています。超高齢化社会となり、80 歳を超える高齢のがん患者が目立ってきました。高齢患者に最適な治療方法を模索することも引き続き研究のテーマとしていくつもりです。また、新型コロナウイルス感染症の流行に伴い、感染症対策も重要になっています。本邦初となるコンテナ型 CT(BOX CT)が、令和 2 年 6 月に発熱者外来(プレハブ診察室)に隣接して設置され、威力を発揮しています。BOXCT を用いた新型コロナウイルス感染症対策についてまとめ、学会発表しました(日本放射線腫瘍学会第 33 回学術大会上位演題に選出)。
4. 研修教育方針
研修医については、放射線治療の理論、方法、考え方が理解でき、実践できるようになることに加え、がんの放射線治療を通して、がん治療の全体を把握するとともに、現在のがん医療が抱えている問題点を理解してもらえるような教育をしていきたいと考えています。各科ローテーション中のコンサルテーションやカンファレンスを通じての教育に加え、放射線治療科での研修を希望する研修医の受け入れを行っています。令和 2 年度は、選択研修で3名の研修医を受け入れました。
医師以外のスタッフの教育にも協力できる体制を取っています。科内では、多職種のカンファレンスを定期的に行っており、放射線技師が治療専門技師、品質管理士、物理士を目指すよう啓蒙しています。また、がん放射線療法認定看護師が在籍しており、他のがん専門・認定看護師と協力して後進の育成に力を入れています。当院で研修できない高度な放射線治療(重粒子線治療等)や特殊な放射線治療(全身照射等)については、近隣の施設と協力して研修できる体制を整えています。
5. 今後の展望
超高齢化社会を迎え、侵襲の少ない放射線治療のニーズはますます増加するものと思われます。最近は治療の個別化について耳にすることが多いと思いますが、現在施行されているのは、同じ原発の腫瘍を更に分類したがんの個別化が中心です。しかし、同じ原発でも患者の状態により治療方法は変えるべきであり、これはこれまで主治医の経験をもとに行われてきました。特に高齢者は、若年と同様の体力を有した元気な患者から、合併症を有した全身状態不良な患者まで様々で、若年者に比べ不均一性の程度は大きい印象があります。これらを客観的に評価し、がんのみならず患者の状態からも個別化を図れるようにしたいと考えています。一方で、放射線治療の分野においては、高まるニーズに応えるだけのマンパワーは十分と言えないのが実情です。放射線治療を担う医師のみならず、治療専門の放射線技師、品質管理士、物理士、そして患者のケアにあたる認定看護師を養成していくことも、当院のように比較的治療機器のそろった施設の役割と考えています。一方で、がん治療は患者中心の医療であるべきであり、がん治療に携わる者は、がん患者を総合的に診る能力が必要です。そのためには外来診療のみでは不足であり、マンパワー不足が解消した暁には、入院患者を受け持つようにし、総合的ながん治療を実践していきたいと考えています。
医療機関は患者の役に立つことが第一義です。今後もより高精度の治療を実践することで院内及び地域のがん治療に貢献していきたいと考えています。























